Die Zukunft der medizinischen Forschung gemeinsam gestalten

© Rawpixel.com - Shutterstock
Digitale Gesundheitsdaten sind die Grundlage für Innovationen in der Medizin. Die systematische Nutzung dieser Daten soll dazu beitragen, dass innovative Therapien entwickelt und Krankheiten besser und zielgerichteter geheilt werden können. Doch wie stehen die Bürgerinnen und Bürger in Deutschland dazu, dass ihre Gesundheitsdaten für die Forschung genutzt werden? Sind sie bereit, diese in Form einer "Datenspende" bereitzustellen? Wie können und wollen Patientinnen und Patienten an datenreicher medizinischer Forschung partizipieren? Und wie werden neue Technologien ihre Partizipationsmöglichkeiten beeinflussen?

Prof. Dr. Claudia Schmidtke. © TMF e.V.
Diese Fragen standen im Mittelpunkt eines von der Technologie- und Methodenplattform für die vernetzte medizinische Forschung e.V. (TMF) organisierten Workshops der Medizininformatik-Initiative (MII) zum Thema Patientenpartizipation am 27. August 2019 in der Vertretung des Landes Schleswig-Holstein in den Berliner Ministergärten. Rund 150 Expertinnen und Experten aus den Bereichen Ethik, Recht, Forschung sowie von Patientenorganisationen diskutierten darüber, wie Patientinnen und Patienten an medizinischer Forschung partizipieren können.
Die Schirmherrschaft des Workshops hat die Beauftragte der Bundesregierung für die Belange der Patientinnen und Patienten, Prof. Dr. Claudia Schmidtke, MdB, übernommen. In ihrer Begrüßung warb Prof. Dr. Schmidtke dafür, Patientenorientierung auch im Bereich der Digitalisierung voranzutreiben: „Digitalisierung und vernetzte Gesundheitsdaten werden enorme Vorteile für die Patientenversorgung, für die Gesundheitsforschung und unser Gesundheitssystem insgesamt haben. Die Medizininformatik-Initiative ist ein zentraler Baustein der Digitalisierung unseres Gesundheitswesens. Ich freue mich daher, dass die Medizininformatik-Initiative mit dem heutigen Workshop aktiv den Dialog mit den Vertreterinnen und Vertretern der Patientenorganisationen über das konkrete „Wie“ eines Patienteneinbezugs in die Forschung mit Gesundheitsdaten sucht.“ Ziel müsse es sein, Patientinnen und Patienten, die sich dafür entscheiden, ihre Daten der Forschung zur Verfügung zu stellen, transparente Informationen an die Hand zu geben, die sie in die Lage versetzen, eine gut informierte und selbstbestimmte Entscheidung zu treffen, ob sie einer „Datenspende“ zustimmen wollen oder nicht.

Rund 150 Expertinnen und Experten diskutierten darüber, wie Patientinnen und Patienten an medizinischer Forschung partizipieren können. © TMF e.V.
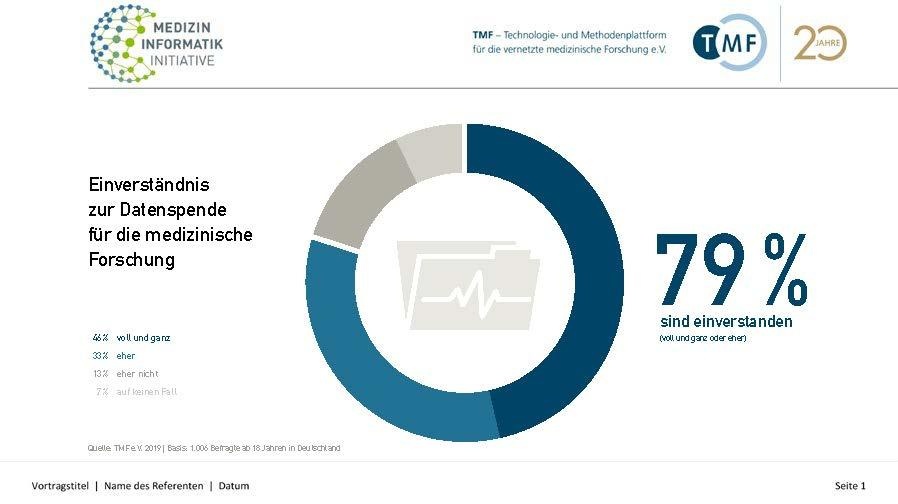
Grafik - Einverständnis zur Datenspende für die medizinische Forschung. © TMF e.V.
Deutliche Mehrheit der Deutschen bereit zur "Datenspende" für die medizinische Forschung
Tatsächlich sind mehr als drei Viertel (79 Prozent) der Deutschen bereit, ihre Gesundheitsdaten anonym und unentgeltlich in digitaler Form für die medizinische Forschung zur Verfügung zu stellen. Darunter würde eine Mehrheit die Daten zeitlich unbegrenzt bereitstellen, ebenfalls knapp drei Viertel (73 Prozent) mindestens für die nächsten fünf Jahre. Das ist das Ergebnis einer repräsentativen FORSA-Umfrage im Auftrag der TMF e. V., die TMF-Geschäftsführer Sebastian C. Semler zu Beginn der Session „Patientenbedürfnisse in der datenreichen medizinischen Forschung“ erstmals vorstellte: „Die Bereitschaft der Menschen, mit Hilfe ihrer Gesundheitsdaten zur früheren Erkennung und besseren Behandlung von Krankheiten beizutragen, ist erfreulich groß.“ Insofern gehe es nicht um ein Entweder-Oder der Datennutzung, sondern deren konkrete Ausgestaltung im Interesse des Gemeinwohls. Dabei müsse man die große Bereitschaft, dauerhaft vertrauenswürdigen Partnern in der Forschung Daten zur Verfügung zu stellen, anerkennen und eine solche Datenspende ermöglichen. Dies schließe aber nicht aus, dass für die Minderheit, die dies in vollem Umfang nicht wollten, eigene komplexere Einwilligungsmodelle zur Verfügung gestellt werden. „Es ist nun die Aufgabe der Forschenden gemeinsam mit der Politik zügig die rechtssichere und vertrauenswürdige Umgebung für eine solche Forschungsdatenspende bereitzustellen. Dies kann nur im Dialog mit den Patientinnen und Patienten gelingen“, so Semler.

Prof. Dr. Silke Schicktanz. © TMF e.V.
Prof. Dr. Silke Schicktanz (Universitätsmedizin Göttingen) beschrieb zu Beginn ihres Vortrages die vielfältigen erwarteten Vorteile eines Einbezuges von Patientinnen und Patienten in die konkrete Forschungsdatennutzung: So könnten Forschungsfragen gemeinsam zugespitzt werden, Studienteilnehmerinnen und –teilnehmer ließen sich gezielter rekrutieren und die Datenqualität könne verbessert werden. Hinzu trete ein normativer Hintergrund in Form der Autonomie der Betroffenen und der Idee einer Solidargemeinschaft. Mithin gelte es, dem „Big Data Divide“ als Machtverschiebung zwischen Datengebern und Datennutzern durch Einbezug und Ergebnistransparenz entgegenzuwirken. Im Rahmen von noch unveröffentlichten qualitativen Interviews mit 28 deutschen Patientenorganisationen setzen die Befragten große Hoffnungen auf eine personalisierte Medizin. Als Voraussetzung für die Einwilligung in die Nutzung von Routinedaten bzw. die Bereitstellung eigener Registerdatenkörper wird dabei die organisatorische und praktische Berücksichtigung der informationellen Selbstbestimmung genannt. Hierzu bedürfe es Angeboten zur Vermittlung entsprechender Kompetenzen und der Bereitstellung der erforderlichen Mittel. Große Befürchtungen beständen in Hinsicht auf Diskriminierung und Stigmatisierung durch Versicherungen und Arbeitgeber im Falle eines Datenmissbrauchs, weshalb die Gewährleistung der Datensicherheit und der Patientenautonomie entscheidend für die positive Begleitung der datengetriebenen Forschung seien. Die sichtbaren Vorbehalte gegenüber dem Einbezug der Industrie in die medizinische Forschung müsse man mit einem Höchstmaß an Transparenz und Dialogbereitschaft begegnen. Die befragten Patientenorganisationen unterschieden sich stark hinsichtlich ihrer Einbindung im Bereich Big Data-basierter Forschung. Daher sei die Heterogenität der Repräsentation entscheidend, um alle Stakeholdercluster tatsächlich einzubinden.

Gesine Richter (Christian-Albrechts-Universität, Kiel) © TMF e.V.
Forschungsbezogene Verwendung klinischer Daten: Was wollen die Patientinnen und Patienten?
Aus einer weiteren empirischen Studie zum Verständnis und zur Akzeptanz der rechtlichen Grundlagen der forschungsbezogenen Verwendung klinischer Daten berichtet Gesine Richter (Christian-Albrechts-Universität, Kiel). Demnach gaben in zwei Studienphasen 86,9 bzw. 93 Prozent der befragten Patientinnen und Patienten an, einen „Broad Consent“ zur Forschungsnutzung ihrer Behandlungsdaten erteilen zu wollen. Als Motivation für die Einwilligung gaben die Befragten an, Forschung zum Wohle zukünftiger Patientinnen und Patienten allgemein, aber auch aus Dankbarkeit gegenüber den für ihre eigene Behandlung in früheren Jahren erzielten Forschungsergebnissen unterstützen zu wollen. Andere Gründe wie die Hoffnung auf Vorteile für die eigene zukünftige Behandlung spielten keine wesentliche Rolle. Bei den Ablehnungsgründen standen bei sehr geringer Fallzahl die Datensicherheit und unzureichendes Wissen über konkrete Forschungsvorhaben an oberster Stelle. Zudem wären drei Viertel der Befragten auch damit einverstanden, wenn ihre Gesundheitsdaten auf gesetzlicher Grundlage ohne zusätzliche Einwilligung für Forschungszwecke genutzt würden. Hier dominierten bei den Ablehnungsgründen der Verlust der eigenen Datenhoheit und die offene Frage nach der eigentlichen Governance einer solchen Forschungsdatennutzung. Hier bedürfe es dem Aufbau einer entsprechend transparenten öffentlichen Forschungsdateninfrastruktur. Auffällig im Rahmen der Studie war zudem, dass die Patientinnen und Patienten zwar subjektiv angaben, den Inhalt des vorgelegten Einwilligungsdokumentes verstanden zu haben, objektiv aber mehrheitlich einer Reihe von Irrtümern über den Umfang und Inhalt der Einwilligung aufsaßen. Insoweit sei fraglich, ob eine informierte Einwilligung im Klinikalltag tatsächlich Ausdruck einer bewussten individuellen Risiko-Nutzenabwägung sein könne.
Hannelore Loskill, Bundesvorsitzende der BAG Selbsthilfe, stellte den Wunsch nach Transparenz in den Mittelpunkt ihres Beitrages. Patientinnen und Patienten hätten ein großes und berechtigtes Interesse zu wissen, welche Forschungsvorhaben stattfinden und welche Ergebnisse erzielt werden. Forschung sei dabei kein Selbstzweck, sondern müsse konkrete Therapieinnovationen und Verbesserungen der Versorgungsqualität erbringen wollen. Loskill kritisierte, dass die bereits bei den Kostenträgern vorhanden Daten bislang in zu geringem Umfang für die Zwecke der Versorgungsforschung genutzt würden. Hier bedürfe es auch weitergehender Anstrengungen, eine hinreichende Datenqualität und Vergleichbarkeit sicherzustellen. Auch sollten die von den Patientenorgansiationen selbst geführten Register gemeinsam mit weiteren Registern besser auffindbar gemacht werden und interoperabel für die Forschung erschlossen werden. Getreu dem Motto „It takes two for a tango“ bedeute der allgegenwärtige Wunsch zur Patienteneinbezug zudem auch, dass die Patientinnen und Patienten hinreichende Ressourcen zur Beteiligung benötigten.
Neue Rechtsgrundlagen für Forschungsdatennutzung erforderlich
Die „Datenspende“ aus Sicht der Forschung beleuchtete Prof. Dr. Michael Krawczak (Christian-Albrechts-Universität, Kiel) in seinem Impulsreferat. Ausgehend von den derzeitigen Einwilligungsgrundlagen für die Datennutzung seitens der medizinischen Forschung beschrieb Krawczak die aktuelle Debatte über den Begriff der „Datenspende“ als Chance, den freiwilligen, nicht auf Gegenleistung angelegten Charakter der Forschungsdatenüberlassung zu betonen. Während die tatsächlich informierte Einwilligung ein hohes und oft im Klinikalltag nicht erreichbares Maß an Vorwissen und Verständnis der Patientinnen und Patienten voraussetze, lebe die Datenspende vom Vertrauen des Datengebers in die Forschenden. Sie sei Ausdruck der Anerkennung der Arbeit der Wissenschaftlerinnen und Wissenschaftler und stelle mithin eine bewusste Übertragung von Verantwortung dar. Umgekehrt verlange dies eine Datengovernance, die sicherstelle, dass die Datenspende nicht unethischen Zwecken zugeführt wird, effektiv genutzt wird und dass effektive Sicherungsmaßnahmen gegen Angriffe und Missbrauch bestehen. Zu beantworten sei die Frage nach dem vertrauenswürdigen Betreiber einer entsprechenden Infrastruktur der Forschungsdatenspende.
Unmittelbar anschließend konstatierte PD Dr. Sven Zenker (Universität Bonn) in der deutschen Debatte eine Risikosicht auf die Forschungsdatennutzung, die sich auch in umfangreichen, detaillierten und Laien oft unverständlichen Einwilligungsdokumenten widerspiegele. Zudem führe die Verengung auf den Aufklärungsprozess dazu, dass eine Optimierung technischer und organisatorischer Sicherungsprozesse zu Unrecht in den Hintergrund trete. Zenker warb dafür, den Fokus auch auf die Chancen der Forschungsdatennutzung zu richten und eine entsprechende Güterabwägung vorzunehmen. Hierfür bedürfe es einer entsprechenden neuen gesetzlichen Grundlage, der eine vorangegangene gesamtgesellschaftliche Nutzen-Risiken-Abwägung zu Grunde liegen sollte. Dabei sollte der Einwilligungszeitraum möglichst vor einer tatsächlichen Erkrankung liegen, um die Einwilligung tatsächlich objektiv und nicht unter dem externen Stress einer frischen Diagnose oder begleitend zu einer Krankenhausaufnahme abgeben zu müssen.
Prof. Dr. iur. Steffen Augsberg (Justus-Liebig-Universität Gießen, Deutscher Ethikrat), und Prof. Dr. med. Dr. iur. Christian Dierks (Dierks+Company, Berlin) betrachteten die „Datenspende“ aus ethischer und rechtlicher Perspektive. Der Begriff sei gegenwärtig juristisch unscharf und gesetzlich komplex. Prof. Augsberg warb dafür, unter dem Gesichtspunkt der Datensparsamkeit mit kleinstmöglichen Stichproben zu arbeiten. Dem entgegen wiesen Vertreterinnen und Vertreter der Wissenschaft darauf hin, dass eine Reihe von Erkenntnisprozessen der personalisierten Medizin oder der Erforschung der Zusammenhänge seltener Erkrankungen gerade auf große Datenmengen angewiesen seien. Weiter skizzierte Prof. Augsberg die Grenzen der Spenden-Analogie in Hinblick auf personenbeziehbare Daten: Daten seien anders als eine Sache beliebig oft reproduzierbar und unterlägen wegen des höchstpersönlichen Charakters einem hohen grundrechtlichen Schutzniveau, weshalb eine einfache Eigentumsübertragung an Gesundheitsdaten nicht funktionieren könne. Hier sei der Gesetzgeber gefordert, eine entsprechende europarechtskonforme Grundlage zu schaffen.
Prof. Dr. Dierks stellte die Patientinnen und Patienten als Konstante in den Mittelpunkt seiner datenschutzrechtlichen Betrachtung, da nur bei diesen selbst zukünftig alle für die Forschung erforderlichen Daten zusammengeführt vorliegen werden. Diese Rolle sei mit Rechten, aber auch Pflichten verbunden. Zu diskutieren sei etwa, inwieweit sich für das Individuum angesichts des überragenden Rechtsguts der körperlichen Unversehrtheit eine grundlegende Pflicht zur Solidarität im Zuge einer Datenbereitstellung ergebe. Jedenfalls müsse der Einzelne seine Datenhoheit auch ausüben. Wer hierzu über unzureichende Ressourcen verfüge, müsse seine Rechte auf Dritte Vertrauenspersonen übertragen können bzw. von E-Health-Literacy-Angeboten Gebrauch machen können. Eine Verpflichtung zu einem Mikromanagement der eigenen Gesundheitsdaten dürfe es nicht geben. Patientinnen und Patienten könnten aus ihrem autonomen Freiheitsrecht heraus auch entscheiden, die Verwaltung ihrer medizinischen Daten an Servicedienstleister zu delegieren oder sich nur einmalig damit befassen zu wollen. Prof. Dr. Dierks schlug zudem vor, einen Verzicht auf Widerruf der Datennutzung für einmal gespendete Datensätze europarechtskonform mittels einer entsprechenden Erlaubnisnorm national auszugestalten. Dies würde die Belastbarkeit von Machbarkeitsstudien wesentlich erhöhen und zugleich das Restrisiko der Re-Identifizierung verringern.
Eine gänzlich andere gewachsene Rechtsphilosophie im Umgang mit Patientendaten stellte anschließend Saara Malkamäki vom staatlichen finnischen Innovationsfonds Sitra vor. Mit dem in diesem Jahr verabschiedeten Secondary-Use-Gesetz in Finnland wird ab dem Jahr 2020 FINDATA als One-Stop-Agency einen Forschungszugang zu Sozial- und Gesundheitsdaten für Forschende ermöglichen. Die Agentur berät hinsichtlich der Datenverfügbarkeit, stellt zentral elektronische Erlaubnisse bereit und ermöglicht in einer geschützten virtuellen Umgebung die pseudonymisierte Datennutzung. Hierzu bedient FINDATA sich interoperabel vernetzter Datenbanken der einzelnen Datenhalter. Die Datenhoheit liegt dabei im Rahmen der nationalen Gesetzgebung bei den öffentlich-rechtlichen Datenhaltern. In einem nächsten Projektschritt bereite Sitra einen technischen Austauschrahmen für den Einbezug von patientenerhobenen Daten vor. Malkamäki erklärte, Europa sei im Wettbewerb mit den USA und Asien gefordert, einen eigenen Forschungsdatenraum zu schaffen, dessen Mehrwert das berechtigte Vertrauen der Bürgerinnen und Bürger sein müsse. Hierzu bedürfe es in enger Abstimmung mit dem privaten Sektor der Entwicklung einer Europäischen Leitlinie für die faire Datennutzung. Ein solches Vertrauenslabel für faire Datennutzungen wünschen sich Malkamäki zufolge auch 63 Prozent der Deutschen.

Prof. Dr. Michael Krawczak (Christian-Albrechts-Universität, Kiel). © TMF e.V.

PD Dr. Sven Zenker (Universität Bonn). © TMF e.V.

Prof. Dr. iur. Steffen Augsberg (Justus-Liebig-Universität Gießen, Deutscher Ethikrat). © TMF e.V.

Prof. Dr. med. Dr. iur. Christian Dierks (Dierks+Company, Berlin). © TMF e.V.

Saara Malkamäki vom staatlichen finnischen Innovationsfonds Sitra. © TMF e.V.

Hannelore Loskill, Bundesvorsitzende der BAG Selbsthilfe. © TMF e.V.

Neue Technologien als Katalysator für Beteiligungsprozesse auf Augenhöhe
Die nächste Session fragte, wie neue Technologien die Patientenpartizipation beeinflussen werden. Dr. Alexander Schachinger (EPatient Analytics GmbH, Berlin) stellte hierzu aktuelle Zahlen zur digitalen Anatomie der Patientinnen und Patienten in Deutschland vor. Demnach bestehe bei älteren Patientinnen und Patienten nach wie vor eine große bildungsabhängige digitale Kluft in der Nutzung neuer Technologien. Grundsätzlich sei eine große Wachstumsdynamik bei der Nutzung digitaler Gesundheitsanwendungen zu konstatieren. Auch bestehe über alle Patientengruppen hinweg eine mehrheitliche Bereitschaft, Daten aus der eigenen elektronischen Patientenakte vertrauenswürdigen Dritten wie den behandelnden Ärztinnen und Ärzten, Krankenkassen und auch der medizinischen Forschung zugänglich zu machen. Pilotprojekte wie das kanadische Access 2022 hätten bereits gezeigt, dass der konsequente Einsatz digitaler Technologien geeignet ist, Patientenreisen zu verkürzen und Patient Reported Outcome zu erheben.

Prof. Dr. Dr. Felix Balzer (Charité - Universitätsmedizin, Berlin) © TMF e.V.
Konkrete Beispiele für Patientenmitbestimmung mittels Shared Decision Allocation hatte Prof. Dr. Dr. Felix Balzer (Charité - Universitätsmedizin, Berlin) im Gepäck. Shared Decision Allocation will die Patientinnen und Patienten dazu befähigen, sich aktiv in Entscheidungsprozesse zur eigenen Behandlung einzubringen. Im Projekt „Enhanced Recovery after Intensive Care“ (ERIC) erfolgte eine post-akute telemedizinische Versorgung von entlassenen Intensivpatienten, um späte Komplikationen zu vermeiden. Diese Telekonsile fanden gemeinsam mit den Patientinnen und Patienten statt. Die Berücksichtigung des geäußerten Patientenwillens und der individuellen Therapieziele in die weitere Behandlung stellt dabei einen wichtigen Qualitätsindikator dar. Eine Möglichkeit, Patientinnen und Patienten auf Arztgespräche bestmöglich vorzubereiten, erprobt zudem die Klinik für Gynäkologie mit Hilfe der medu-App. Diese stellt sowohl den aktuellen Behandlungsplan, als auch validierte Informationen zu Therapien im Vorfeld elektronisch zur Verfügung und umfasst auch die Sammlung von Fragen der Patientinnen und Patienten. Im Ergebnis ermögliche die langfristige, intersektorale Perspektive der Shared Decision Allocation Hochrisikopatientinnen und -patienten sowie Versorgungsdefizite frühzeitig zu erkennen und individuelle Präferenzen der Patientinnen und Patienten in den Behandlungsplan zu integrieren, um die Therapietreue zu erhöhen.

Tamás Bereczky (EUPATI DE, Patvocates GmbH) © TMF e.V.
Tamás Bereczky (EUPATI DE, Patvocates GmbH) berichtete zu aktuellen Trends der Patientenpartizipation im europäischen Kontext. So hätten sich Selbsthilfegruppen längst zu Patientenorganisationen mit hauptamtlichen Strukturen weiterentwickelt, die auch selbst Vernetzungsangebote schaffen und Forschung finanzieren würden. Gleichzeitig tauschen sich die einzelnen Patientinnen und Patienten über soziale Medien frei aus, und aggregieren dabei einen Wissensstand, der das Spielfeld gegenüber Behandlern und Kostenträgern mehr als einebnet. Entscheidend sei, im Internet eine evidenzbegründete Diskussionskultur aufrecht zu erhalten. Im Rahmen europäischer Forschungsprogramme sei zudem der umfassende Einbezug von Patientenvertreterinnen und –vertretern in alle Stufen der Projektdurchführung der Goldstandard. Das notwendige Prozesswissen erhielten diese etwa durch Weiterbildungsangebote der im Rahmen der Innovative Medicine Initiative durch die EU-Kommission geförderten Europäische Patientenakademie.
Paneldiskussion: Wie lässt sich Patientenpartizipation gestalten?
In der abschließenden Paneldiskussion plädierten die Workshopteilnehmerinnen und -teilnehmer für eine größere Transparenz der Forschungsprojekte und eine bessere Kommunikation der erzielten Ergebnisse. Zudem sollten zusätzliche Ressourcen für den frühzeitigen Patienteneinbezug sowie die Patientenaufklärung und -einwilligung bereitgestellt werden. Gerlinde Bendzuck (Landesvereinigung Selbsthilfe Berlin) regte an, die Sichtbarkeit der Patientenbeteiligung zu erhöhen und eine „Gute Praxis Patienteneinbezug“ als Handlungsleitfaden zu entwickeln. Ziel müsse es aus Sicht der Diskutanten weiter sein, die offenkundige Diskrepanz zwischen der breiten Bereitschaft zur Partizipation an medizinischer Forschung und der derzeitigen organisatorischen Umsetzung des Einwilligungsprozesses zu überbrücken, welche die individuelle Datenspende in Deutschland erschwere. Die Ausgestaltung der Patientenpartizipation müsse sich zukünftig stärker als bisher am gesellschaftlichen Nutzen der Datennutzung für die medizinische Forschung ausrichten und dabei die konkreten individuellen Bedürfnisse der Menschen in den Blick nehmen. Hierzu sollen im Nachgang des Workshops im Rahmen eines Impulspapieres Leitplanken des Patienteneinbezuges in die datenreiche medizinische Forschung beschrieben werden, die im Weiteren auch im Zuge der Medizininformatik-Initiative pilotiert werden könnten.

Prof. Dr. iur. Steffen Augsberg (Justus-Liebig-Universität Gießen), Gerlinde Bendzuck (Landesvereinigung Selbsthilfe Berlin), Hannelore Loskill (BAG Selbsthilfe, Düsseldorf), Prof. Dr. Silke Schicktanz (Universitätsmedizin Göttingen), PD Dr. Sven Zenker (Universität Bonn). © TMF e.V.
Downloads


